Главная » 2017 Январь 23 » Диагностика эндометриального фактора бесплодия
13:47 Диагностика эндометриального фактора бесплодия |
АнотацияЗа последнее десятилетие исследование с целью улучшения показателей эффективности в области репродуктивной медицины было сфокусировано в основном на понимании и оптимизации качества эмбриона. Тем не менее, появление персонализированной медицины в стимуляции овуляции и эмбриологии сместило фокус оценки индивидуального состояния эндометрия. Эндометрий считается готовым для имлантации в течении индивидуально определенного периода времени, имплантационного окна (ИО), когда организм матери позволяет бластоцисте присоединиться к имплантату. Этот индивидуальный статус восприимчивости теперь можно объективно диагностировать при помощи теста состояния имплантационной готовности (ERA), разработанного в 2011 году. ERA, вместе с вычислительным алгоритмом обнаруживает уникальную транскриптомную сигнатуру состояния имплантационной готовности эндометрия путем анализа 238 дифференцированно экспрессированных генов и достоверного прогнозирования ИО. Мы и другие продемонстрировали полезность этого персонализированного диагностического подхода, направленного на различение индивидуального физиологического изменения восприимчивости эндометрия и неизвестной патологии эндометрия, которая считается причиной рецидивирующей имплантационной недостаточности (РИН). Международное рандомизированное контролируемое исследование («Тест ERA в качестве диагностического руководства для персонализированного переноса эмбриона.» Идентификатор ClinicalTrials.gov: NCT01954758) находится в стадии реализации для определения клинической ценности этого диагностического вмешательства эндометрия в исследовании в области охраны репродуктивного здоровья. В этом обзоре мы анализируем текущую клиническую практику в диагностике эндометриального фактора вместе с новыми возможностями исследований. ВведениеУспешная имплантация эмбриона в эндометрий матери является результатом идеальной синхронности между жизнеспособной бластоцистой, готовностью эндометрия к имплантации и соответствующей коммуникацией между ними [1]. Наиболее изученным элементом имплантационной триады является эмбрион, который стремится прорости в эпителий эндометрия и вторгнуться в децидуализированную строму, инициируя инвазию трофобласта и формирование плацентации. Действительно, понимание предимплантационного развития человека имеет решающее значение (для обзора см. [2]), так же как растворимые лиганды, полученные и получаемые их рецепторами, предназначенными для опосредования данного фундаментального процесса (для обзора см. [3]). Тем не менее, исследованием с целью развития понимания эндометриального компонента имплантации в значительной степени пренебрегали. Восприимчивость эндометрия у человекаНа сегодняшний день не было выявлено ни одного молекулярного или гистологического биомаркера для объективной и надежной диагностики восприимчивости эндометрия. При отсутствии такой диагностики, эндометрий поддерживали прогестероном или хорионическим гонадотропином человека (ХГЧ) в качестве единственного «эндометриального лечения» у пациентов, прибегших к вспомогательным репродуктивным технологиям (ВРТ). Соответственно, при переносе эмбрионов (ПЭ) руководствовались только качеством и стадией развития эмбриона, а также толщиной слоя эндометрия. Тем не менее, мы продемонстрировали, что в 25% случаев повторная несостоявшаяся имплантация обусловлена эндометриальным происхождения [6], что согласуется с клинической значимостью восприимчивости эндометрия в успешной беременности [7]. Тест состояния имплантационной готовностиERA представляет собой новый метод диагностики, клинически доступный во всем мире, который классифицирует эндометрий в качестве восприимчивого, предварительно восприимчивого, или пост-восприимчивого [6]. Тест требует биопсии небольшого участка ткани эндометрия, взятой в ходе планового лечения либо через 7 дней после пика лютеинизирующего гормона (ЛГ + 7) в естественном цикле, либо через 5 дней после введения прогестерона после введения усиленной дозы эстрогена в цикле гормональной заместительной терапии (Р + 5). РНК, экстрагированную из ткани, наносят на микропанель для определения транскриптомного профиля 238 генов. Этот транскриптомный профиль, в сочетании с вычислительным прогностическим фактором, объективно определяет, является эндометрий восприимчивым, предварительно восприимчивым или пост-восприимчивым при помощи кластерного анализа относительно обучающей выборки [6, 31]. 238 генов, проанализированных при помощи ERA были выбраны в соответствии с данными экспрессии 14 предыдущих работ нашей группы, проводящей поиск транскриптомной сигнатуры восприимчивости эндометрия в естественных циклах, КСЯ, ГЗТ и даже у пациенток с внутриматочным контрацептивом (ВМК) (для обзора см. [19]). Хотя эти гены были отобраны при помощи t-теста с абсолютным кратным изменением > 3 и уровнем ложноположительных результатов <0,05, было проведено клиническое подтверждение с обучающей выборкой у реальных пациенток [31]. Важно отметить, что результат, полученный при помощи ERA, не зависит от гистологического появления эндометрия и продемонстрировал большую точность, чем гистологическое датирование [32] и является полностью воспроизводимым даже с интервалом до 40 месяцев между образцами [32]. Этот результат согласуется с идеей о том, что статус восприимчивости остается тем же самым у каждой женщины на протяжении всей своей жизни, но что различные гормональные терапии и состояний, такие как беременность могут изменить эндометрий, поскольку это орган является гормонально регулируемым.
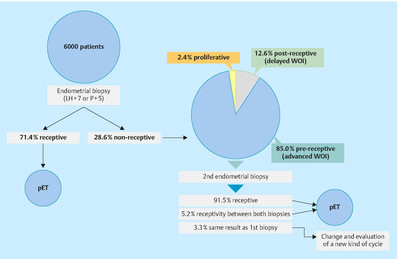
Персонализированный перенос эмбрионаКлиническое применение ERA изучали в ходе проспективного, интервенционного многоцентрового клинического исследования у 85 пациенток с рецидивирующей имплантационной недостаточностью (РИН) по сравнению с 25 пациентками контрольной группы, проходящими ЭКО впервые [6]. Биопсия эндометрия была классифицирована как восприимчивой у 74,1% пациенток с РИН; когда перенос эмбрионов проводили в соответствии со сроками, указанными при проведении диагностики ERA, у пациенток была достигнута частота имплантации 33,9% и частота наступления беременности 51,7%. Тем не менее, наблюдалось смещение ИО у одной из четырех пациенток с РИН, которое диагностировали при помощи ERA [6]. У этих 26,3% пациенток, когда перенос эмбрионов выполняли в соответствии со сроками ИО, диагностированными при помощи ERA, частоты наступления беременности и имплантации возросли до уровня нормально восприимчивых пациенток из группы контроля, в ходе данного первоначального исследования 7 пациенток прошли процедуру пПЭ. МикроРНК: Новые молекулы, продвигающие наши знания в области репродуктологииНесмотря на обилие информации, полученной за последние годы, технологии продолжают развиваться, чтобы получить возможность обнаружить все транскрипты по всему транскриптому. В 2014 году Ху с соавт.. сообщил о первом глобальном профиле экспрессии генов в эндометрии человека с использованием определения последовательности РНК следующего поколения, с высокой пропускной способностью (определение последовательности )РНК) [34]. Это транскриптомное сравнениена основе последовательностей РНК предварительно восприимчивого и восприимчивого эндометрия человека выявило в общей сложности 2372 дифференцированно экспрессируемых генов, включая членов семейства металлотионеинов, bers, HAP1, ZCCHC12, MRAP2, OVGP1, регуляторные факторы (GLI2, CDC25A, TLR9, MT1G и SLC5A1), а также факторы транскрипции (AP2 и SP1), которые ранее не были связаны с восприимчивостью эндометрия. Кроме того, открытие микроРНК в качестве потенциальных посттранскрипционных регуляторов экспрессии генов [35] представляет собой прорыв в биологии за последние десять лет и стало чрезвычайно активной областью исследований [36-39].
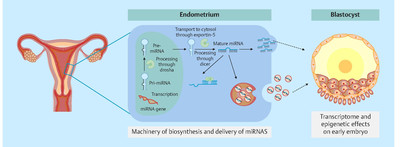
Как было установлено для мРНК, микроРНК дифференциально экспрессируются в эндометрии в течение всего менструального цикла [43]. Затем, эпителий эндометрия высвобождает микроРНК, которые выделяются в эндометриальную жидкость [43]. Профилирование транскриптов микроРНК и мРНК в эндометрии человека свидетельствует о том, что гормональная регуляция микроРНК приводит к подавлению пролиферации клеток путем регуляция экспрессии в сторону уменьшения некоторых генов клеточного цикла в эпителии эндометрия во время секреторной фазы [44]. Выделяя эндометриальные эпителиальные клетки из биопсии эндометрия 14 женщин детородного возраста в конце пролиферативной фазы и в средине секреторной фазы, Куокканен с соавт. определили микроРНК-29B, микроРНК-29C, микроРНК-30B, микроРНК-30D, микроРНК-31, микроРНК-193A-3P, микроРНК-203, микроРНК-204, микроРНК-200C, микроРНК-210, микроРНК-582-5P, и микроРНК-345, как таковые со значительный увеличением в секреции эндометрия. В самом деле, подмножество микроРНК, а именно hsa-miR-30b и hsa-miR-30d значительно регулируются в сторону повышения, в то время как hsa-miR-494 и hsa-miR-регулируются в сторону уменьшения в восприимчивом эндометрии (ЛГ + 7) по сравнению с предварительно восприимчивым эндометрием (ЛГ + 2) у женщин детородного возраста [45]. Эти данные подтверждают ранее сообщенные данные о регуляции в сторону повышения hsa-miR-30b и hsa-miR-30-dпри приобретении восприимчивости эндометрия [46]. Участие микроРНК в неудачной имплантации эмбрионов было предположено у пациентов с рецидивирующей имплантационной недостаточностью [47]. Существование 13 дифференциально экспрессированных микроРНК (микроРНК-145, микроРНК-23b, микроРНК-99а, микроРНК-27b, микроРНК-652, микроРНК-139-5p, микроРНК-195, микроРНК-342-3p, микроРНК-150, микроРНК-374b, микроРНК-32, микроРНК628-5b, микроРНК-874) было описан у пациенток с рецидивирующей имплантационной недостаточностью; они могут регулировать экспрессию до 3800 генов [47]. В последнее время наша группа продемонстрировала, что hsa-miR‑30d секретируется в эпителии эндометрия человека в эндометриальную жидкость либо свободно, либо в форме, ассоциированной с экзосомой и могут быть включены в предимплантационную стадию эмбриона, чтоюы потенциально изменить его транскриптом [43]. Интернализация этих результатов по микроРНК в непрямую избыточную экспрессию генов, кодирующих определенные молекулы, участвующие в эмбриональной адгезии, таких как ITGB3, ITGA7 и CDH5 [43]. Кроме того, было высказано предположение, что микроРНК могут выделяться эмбрионом человека [48]; hsa-miR‑191, hsa-mi-372, иhsamiR‑645 дифференциально экспрессируются в соответствии с методом оплодотворения, хромосомным статусом и исходом беременности. В совокупности эти данные подтверждают концепцию материнско-эмбрионального перекрестного диалога, который использует множество различных языков, а именно микроРНК в качестве одного из них. ВыводСтатус восприимчивостью эндометрия теперь можно надежно диагностировать при помощи теста ERA, объективного молекулярного инструмента на основе транскриптомных сигнатур восприимчивсти эндометрия человека, чтобы идентифицировать ИО. ERA может направлять и улучшить нашу клиническую практику путем внедрения и предоставления персонализированной диагностики ИО и, соответственно, персонифицированного переноса эмбрионов. В ближайшее время проблема будет заключаться в определении биомаркеров восприимчивости эндометрия, которые могут быть оценены при помощи неинвазивных методов. МикроРНК могут быть интересными молекулами-кандидатами, в частности, с потенциальной ролью микроРНК материнского эндометрия как транскриптомных модификаторов предимплантационного эмбриона.
|
|
|
| Всего комментариев: 0 | |